科室动态
【临床故事】应对羊水栓塞,我们从死神手中抢回母子生命!
“大夫,救我,救我!”
一个普通的下午,产房里一声惊呼打破了平静……
听闻呼声,妇产生殖医学中心肖长纪主治医师和护士迅速来到马女士床边,只见马女士脸色紫绀、神色慌张,诉憋气、濒死感。“不好!快接心电监护,地塞米松静推!”多年的经验告诉肖长纪,马女士可能发生了羊水栓塞——这4个字是所有孕妇、所有产科医生和护士最害怕的词汇之一。
一边指示抢救,一边电话联系上级医师。一场争分夺秒的抢救,就此展开……
事出有因
事情还要从马女士不平凡的产检说起。
马女士家住外地,在当地医院建档并规律的进行着产检。但孕中期产检时通过超声发现:胎儿腹腔内有异常回声。她辗转多次来到北大医院妇产生殖医学中心就诊,专家们进行了超声会诊,提示“胎儿小肠梗阻性病变”。
【科普时间】
胎儿小肠梗阻性病变,通常来说是指肠内容物在肠道内通过受阻,会影响胎儿吞咽和吸收羊水,从而导致羊水“只产生不消耗”,越来越多。
在产科专家的建议下,马女士完成了羊水穿刺等评估。到了孕33+周,她的超声结果果然提示“羊水过多”。马女士立即申请转至北大医院建档,遵循“妊娠高危人群及胎儿特殊合并症人群开放建档”的原则,北大医院妇产生殖医学中心产科接受了马女士的建档申请,同时建议其就诊儿外科,提前咨询并制定胎儿出生后的治疗方案。
5天前,马女士开始出现憋气症状,平躺不能入睡。不出所料,马女士孕35+3周产检超声提示羊水进一步增多,羊水指数达到了惊人的441mm!要知道,正常的羊水指数一般在200mm以下,也就是说,马女士的羊水比普通人多了一倍还多,她的子宫就像一个胀满的皮球,里面的压力越来越大,她发生早产、胎膜早破、羊水栓塞、胎盘早剥、脐带脱垂等严重并发症的风险也越来越高。马女士这次是第二胎,在羊水过多的同时还出现了不规律腹痛,产检医生便把她急诊收入病房。
入院后第二天,医生为马女士进行了超声引导下羊水减量,通过在肚皮上扎一根长针,抽出子宫内的一部分羊水,使宫内压力稍稍减小,也使子宫稍稍变小,缓解马女士憋气的症状。
快,急诊剖宫产!
时间来到这天下午,马女士出现规律宫缩,查宫口已经开2指,麻醉医生为她打上了无痛。
大约2小时后,15时26分,马女士突感憋气、濒死感,大声呼喊,然后出现了开头提到的抢救一幕……
15时27分,当班的陈施副主任医师到达现场,见患者脸色紫绀,吸氧状态下血氧只有94%,胎心监护示胎心减速至70次/分,马上得出了结论“就是羊水栓塞!”
“快,急诊剖宫产!联系麻醉科、手术室,这是羊水栓塞,准备气管插管、抢救!联系妇产生殖医学中心副主任孙瑜、上报医务处,联系心血管内科、重症医学科、新生儿科……”陈施果断下达指令,平时反复演练过的羊水栓塞抢救流程到了实际应用的时候。护士立即将马女士挪至转运车,主治医师与家属交代病情,院总联系医务处安排多学科会诊,一线医师提交化验申请医嘱,病房师傅拦停电梯保障转运通道通畅。而陈倩主任医师及陈施副主任医师已马不停蹄地奔赴手术室……
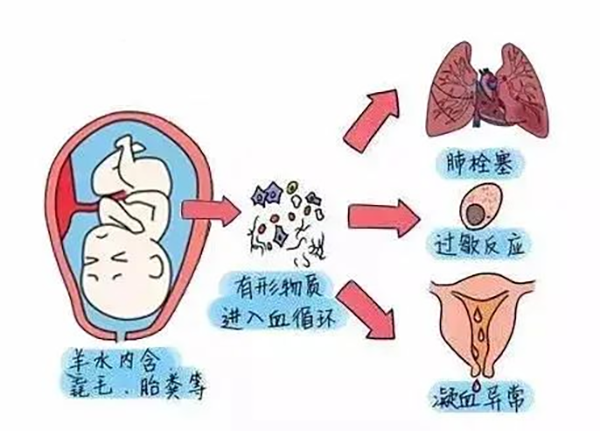
【科普时间】
羊水栓塞是产科特有的罕见并发症,其临床特点为起病急骤、病情凶险、难以预测,可导致母儿残疾甚至死亡等严重的不良结局。羊水栓塞的发病机制尚不明确。通常认为,羊水成分进入母体循环,一方面引起机械性的阻塞,另一方面母体将对胎儿抗原和羊水成分发生免疫反应,当胎儿的异体抗原激活母体的炎症介质时,发生炎症、免疫等“瀑布样”级联反应,从而发生类似全身炎症反应综合征,引起肺动脉高压、肺水肿、严重低氧血症、呼吸衰竭、循环衰竭、心脏骤停及孕产妇严重出血、DIC、多器官功能衰竭等一系列表现。
15时30分,患者转运至手术间,听胎心仍然很慢,陈倩主任医师指示即刻全麻手术!麻醉科曲元主任医师迅速指挥气管插管行全麻,给药、插管,动作一气呵成。刷手、消毒、铺单,无影灯打开,照在了两条鲜活的生命上。
15时35分,新生儿娩出了!新生儿科医生即刻复苏,所有人在紧张抢救的同时都在等待着一个声音。终于,手术室传出了响亮的婴儿哭声,大家悬着的心放下了一半。然而,大家知道,考验并未结束……
有惊无险
【科普时间】
羊水栓塞最可怕的是其带来的凝血功能障碍、弥散性血管内凝血(DIC),这会造成患者出血不止,无疑是正在进行中手术的极大危险。
手术台上的两位医生紧张仔细地缝合手术切口,此时任何的出血都需要高度警惕。观察到子宫收缩欠佳,陈倩结扎了子宫动脉上行支,并密切观察、处理着;曲元紧盯着患者的生命体征、血氧情况,不时调整用药;台下护士迅速地抽取患者血样送检验科,监测血液指标;重症医学科主任李双玲、心血管内科王春燕主治医师陆续来到手术间……
“子宫收缩好,出血不多可见凝血块。”
“患者血氧99-100%,生命体征平稳。”
“血常规、凝血功能未见明显异常。”
“床旁超声心动未见明显肺动脉压升高,左右心室未见扩大。”
种种迹象表明,马女士的病情没有进一步恶化。40分钟后,手术顺利结束,手术室里所有人悬着的心才终于落地了。
手术室内产科、心血管内科、重症医学科、麻醉科经过评估及讨论后,考虑患者虽然目前病情平稳,但术后仍有发生出凝血障碍、肺栓塞等风险,需要转至心血管内科监护室继续监测。
我还活着,太好了!
“醒醒了,手术结束了。”曲元拍了拍马女士的肩膀,让她从睡梦中醒来。
“我还活着,太好了!我以为要抢救不过来了呢。”这是经历了生死考验的新妈妈醒来说的第一句话。
术后回到监护室,马女士的血氧一直很稳定,但监测凝血功能提示了“纤溶亢进”的表现,纤维蛋白原出现了明显的下降趋势,让医生们的心又短暂地揪起了一下,好在第二天纤维蛋白原便逐步恢复上升。在监护室监测两天后,马女士病情平稳,转回了普通病房。

杨慧霞主任为《羊水栓塞临床诊断与处理专家共识(2018)》三位执笔专家之一;
参与共识制定及讨论的北大医院专家包括:杨慧霞、时春艳、刘喆等
母子平安
马女士终于转危为安,她的宝宝由于胎儿期超声提示存在肠管扩张,生后便立即转入新生儿监护室,给予禁食补液治疗,立位腹平片检查提示确实存在肠梗阻。
小儿外科副主任高阳旭会诊后,认为患儿诊断新生儿肠梗阻明确,考虑高位空肠闭锁可能性大,经与患儿家长交代病情后,家长理解病情,并表示充分信任及配合治疗。当日急诊做了开腹探查手术,手术中发现患儿为高位空肠闭锁IV型,存在多发截段的空肠闭锁,近段扩张的空肠有3厘米粗,而远端小肠由于没有肠液通过,呈现胎儿型小肠,直径仅有5毫米左右。高阳旭为患儿切除了闭锁的小肠,近段扩张的空肠折叠后,与远端小肠吻合,并置入空肠营养管,手术过程顺利,术后患儿转入新生儿监护室。目前患儿术后稳定,恢复顺利。
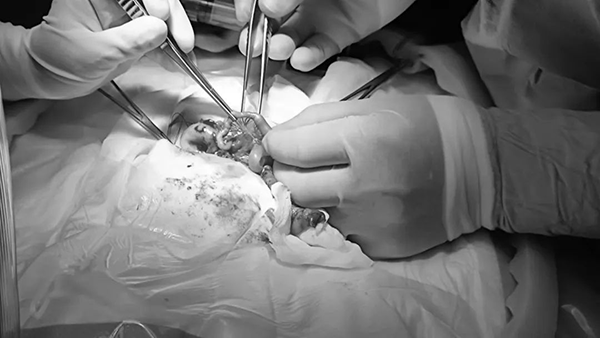
这是一个鲜活的案例,也是一条【叙事科普】,我们通过一场生命的接力,让大家了解疾病背后的故事,也了解医患之间的温度。

双院区、两学科,一场接力奋战,让马女士母子平安。在此次案例中,得益于北大医院妇产生殖医学中心产科团队的早期识别诊治以及全院多学科的强力支持,抢救十分及时,把羊水栓塞阻断于早期阶段,并未产生严重的出凝血障碍、产后出血、肺栓塞等并发症。北大医院妇产生殖医学中心作为国家危重症孕产妇转运中心,参与制定了国内多项指南共识,每年接收诊治大量各种产科危重症、复杂病例。
也因为从产检开始的妇产、儿外联手,让马女士的宝宝在胎儿期就有了出生后的治疗方案,在一出生就得到有效妥善治疗。随着北大医院大兴院区的开办,以及妇产生殖医学中心和儿童医学中心的成立,北大医院将通过提供一站式、全周期、全方位服务,让广大妇女儿童更便捷、更安心地就医。

妇产生殖医学中心产科专家合影

儿童医学中心儿外科合影
(妇产生殖医学中心、儿童医学中心)







 北京市西城区西什库大街8号
北京市西城区西什库大街8号 100034
100034 83572211
83572211