新技术新业务
开启复杂气道疾病治疗新篇章——北京大学第一医院密云医院成功开展首例硬质气管镜介入治疗
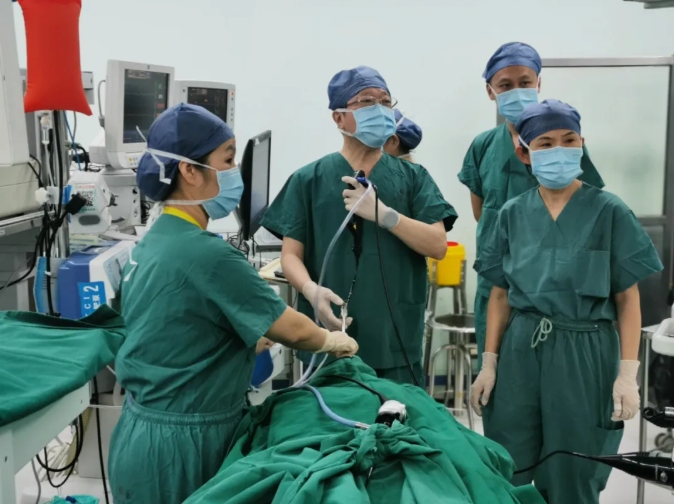
近日,北京大学第一医院密云医院呼吸与危重症医学科联合麻醉科、胸外科等多学科团队,成功为一名61岁严重主气管狭窄患者实施首例硬质气管镜下气道狭窄介入治疗,手术过程顺利,患者术后恢复良好,标志着我院在呼吸介入治疗领域取得重大突破,填补了区域技术空白。
病例回顾
从“命悬一线”到“呼吸自如”
患者张先生(化名),呼吸困难一月余,因持续加重就诊于密云医院呼吸与危重症医学科主任医师张恩花门诊。经检查,患者呼吸有着“拉风箱”一样的症状,静息状态下即感气促,活动能力严重受限,张恩花凭借多年的临床经验,发现患者为吸气性呼吸困难,考虑到气道狭窄可能,进行喉镜检查排除上气道梗阻,胸部CT检查证实为大气道狭窄伴气道内肿物,发现其主气管上段严重狭窄,随时可能发生窒息危险,立即邀请北京大学第一医院呼吸和危重症医学科主任医师、密云医院院长王广发会诊。王院长全面评估患者病情后,考虑到传统支气管镜治疗的局限性,决定带领团队采用硬质气管镜介入技术,为患者实施“支气管镜下球囊扩张术-瘢痕切除术-冷冻治疗术”的一站式治疗方案。

患者住院进行超声、CTA等必要术前检查后发现左侧颈内动脉、左侧椎动脉均严重狭窄70%~99%,这给全麻手术带来极大的风险,呼吸与危重症医学科主任王春红立即组织麻醉、神内、神外、胸外、介入等多学科(MDT)进行术前讨论,制定个体化方案,充分评估术前、术后风险,做好应急预案以确保患者安全度过手术关。手术当天,在北大医院麻醉科副主任医师孔昊的麻醉护航下,王院长熟练巧妙地将硬质气管镜插入患者气道,电切狭窄气道瘢痕、球囊扩张狭窄气道、冷冻治疗瘢痕等操作一气呵成,随着王院长一声“手术完毕”,患者狭窄的气道恢复了畅通,精准的麻醉效果让患者在术后几分钟内便恢复意识,无任何不良反应。苏醒后的患者高兴地说“睡一觉我的病这么快就治好了,马上不憋气了。” “心率正常,血氧100%!”随着监护仪传来平稳的提示音,医护人员悬着的心终于放了下来,手术室内响起一阵热烈的掌声。在历时33分钟的紧张手术后,该院首例硬质气管镜介入治疗取得圆满成功。目前患者已康复出院,标志着我院在复杂气道疾病治疗领域迈上新台阶。

狭窄气道和气道内肿物

术后CT狭窄明显改善

治疗前后对比 肺功能检查峰流速明显改善
学科意义
从"跟跑"到"领跑"的跨越
硬质气管镜是气道介入治疗的重要工具,能在维持通气的同时提供稳定操作通道,相较于软镜,硬镜在维持气道通畅、控制出血及联合激光/电切等技术方面更具优势,尤其适用于大咯血抢救、大气道肿瘤切除、瘢痕狭窄治疗等疑难病变的处理。而且镜下治疗相较于传统开胸手术切除有着创口小、术中出血少等特点。此外,硬镜全身麻醉下操作可提升患者耐受性,实现更精准的介入治疗,推动呼吸病学从诊断向治疗领域的跨越发展。

北京大学第一医院呼吸与危重症医学科在著名介入专家王广发主任医师的带领下,硬质支气管镜应用积累了丰富经验,完成了大量高难度手术,涵盖良恶性气道狭窄、异物取出等高难度操作。团队创新性结合冷冻、氩气刀、消融(射频、微波)、光动力等技术,显著提高了手术效率及安全性,并牵头制定国内相关操作规范。医院通过举办培训班,加强人才培养,推动硬镜技术的规范化推广,为介入呼吸病学发展作出重要贡献。此项技术的实施不仅标志着密云医院呼吸介入水平迈入北京市三级甲等医院先进行列,同时有效解决了呼吸患者跨区域就医难题,使得周边地区的居民在家门口就获得与顶尖医学中心同等水平的治疗。
技术亮点
硬质气管镜的“三大突破”
全麻护航 安全无忧:在高频喷射通气支持下建立硬镜通道,确保手术全程供氧稳定,彻底解决传统局麻支气管镜操作中的缺氧风险。多学科应急预案保障,术中及术后严重并发症及时得到处理。
多技术联合 精准施治:高频电凝刀精准清除阻塞气道的增生、低温冷冻治疗抑制其再次狭窄、球囊导管分级扩张重建气道。
“航母平台” 优势尽显:硬镜的宽大操作通道允许同时置入多种器械,实现“探查-治疗-止血”同步完成,将常规需要多次手术的复杂操作一次性解决,宽大操作通道可直视下处理大出血保证患者安全。
展望未来
未来,密云医院将围绕此项技术的应用,继续优化硬质气管镜技术流程,推动复杂气道疾病诊疗水平的提升,并尽快开展支气管支架植入术、气道瘘封堵术、超声支气管镜引导下活检的纵隔病变诊疗,在呼吸系统疾病领域真正实现“大病不出区”目标,造福更多患者。
- 标签:







 北京市西城区西什库大街8号
北京市西城区西什库大街8号 100034
100034 83572211
83572211